Вальгусная деформация 1 пальца стопы, клинический случай
Клинический случай.
Пациентка: М. 1996 г.р. (возраст 19 лет)
История заболевания: Со слов пациентки, занимается плаванием в ластах около 10 лет, около 5 лет назад впервые отметила деформацию 1 пальцев обеих стоп. В течение последнего года отметила значительное прогрессирование деформации, в большей степени слева. Около 2 месяцев назад появились боли при физической нагрузке.
Местный статус: Определяется динамическое эластичное плоскостопие обеих стоп. Вальгусная деформация в первых межфаланговых суставах обеих стоп >20 град. По медиальной поверхности 1 межфалангового сустава левой и правой стопы определяется деформация, гиперкератоз кожных покровов, разлитая болезненность при пальпации. Движения в плюсне-фаланговых, межфаланговых суставах обеих стоп в полном объёме, умерено болезненные. Нейро-трофических расстройств в дистальных отделах стоп не обнаружено.
Диагноз: Идиопатическая ювенильная форма вальгусного отклонения ногтевых фаланг первых пальцев обеих стоп (HVI), эластичное плоскостопие, на фоне гипермобильного синдрома.
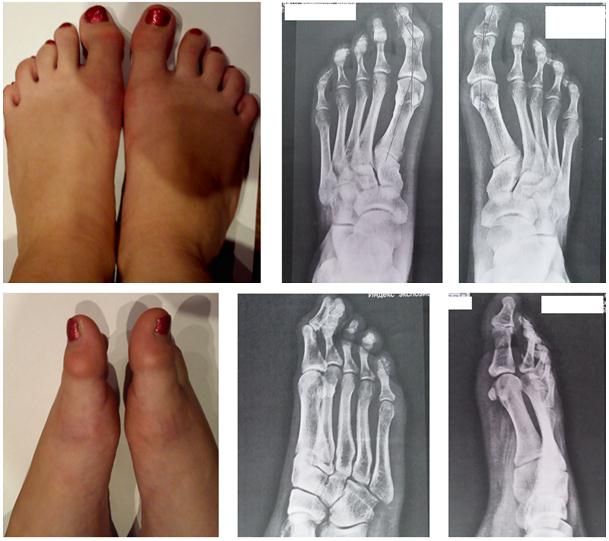
Учитывая длительное прогрессирующее течение заболевания, выраженность деформации и болевого синдрома, принято решение об оперативном лечении.
В ходе предоперационного планирования возник ряд вопросов:
На каком уровне делать остеотомию?
Требуется ли укорочение основной фаланги?
Какого размера должен быть резецируемый клин?
Потребуется ли тенотомия?
Может ли потребоваться клиновидная резекция основания ногтевой фаланги?
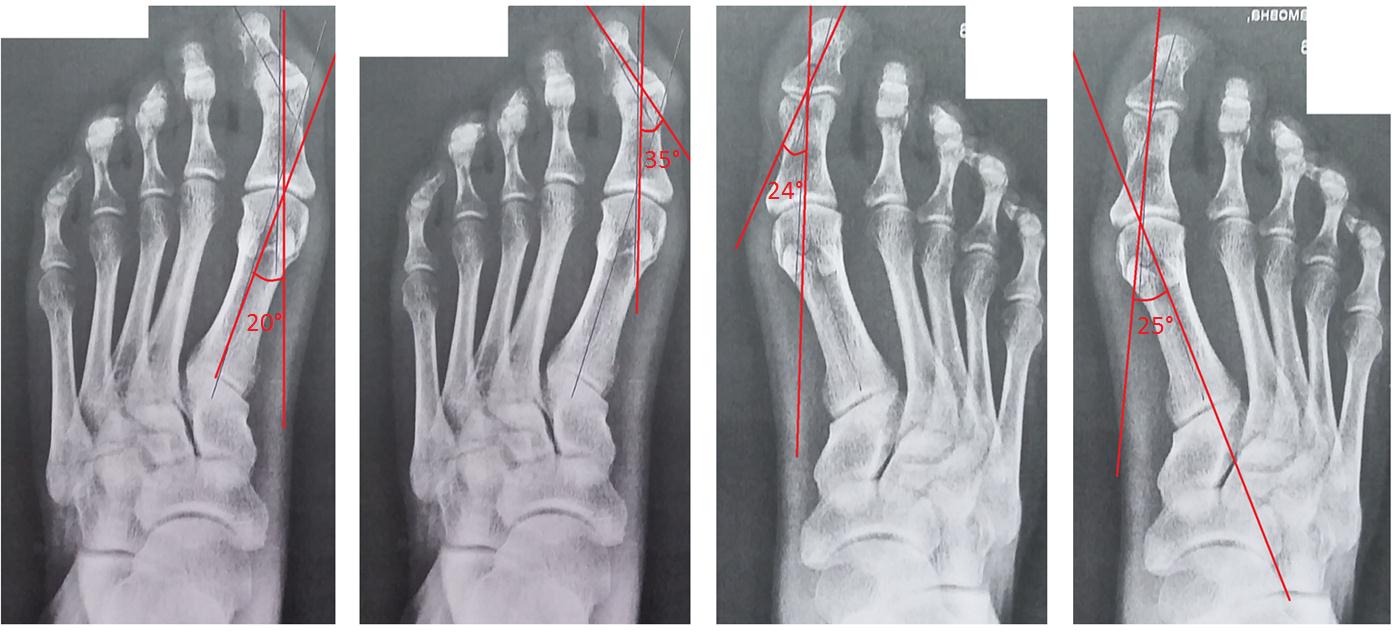
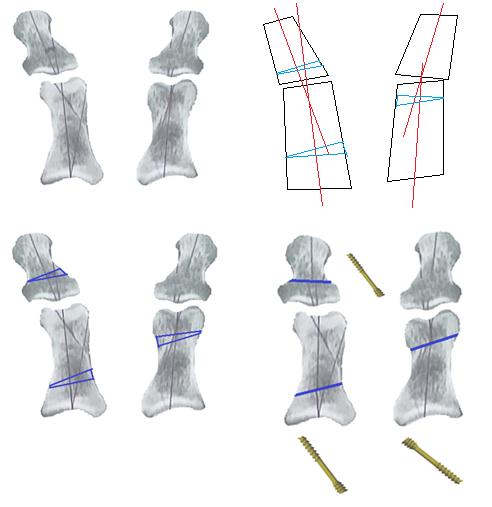
Было принято решение выполнить классическую медиальную клиновидную остеотомию проксимального отдела основной фаланги первого пальца слева, при недостаточной коррекции провести медиальную клиновидную остеотомию проксимального отдела ногтевой фаланги. Справа принято решение провести медиальную клиновидную остеотомию на уровне дистального отдела основной фаланги. При обнаружении сгибательной контрактуры планировалось провести тенотомию длинного сгибателя первого пальца.
Результаты.
Фиксация производилась при помощи безголовчатых канюлированных винтов с двойной компрессией диаметром 3 мм. Операция проведена в ноябре 2015 года. Интраоперационно проводился рентгенологический контроль при помощи С-дуги.
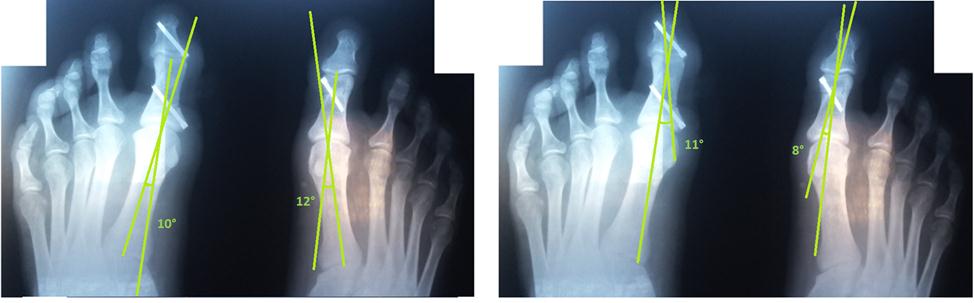
Послеоперационные рентгенограммы.
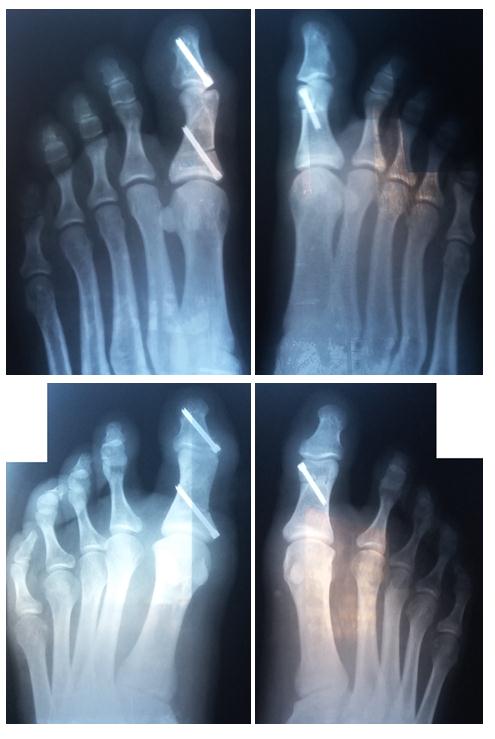
Послеоперационный межфаланговый угол вальгуса составил: 11° слева, 8° справа.
Послеоперационное ведение.
В послеоперационном периоде проводились перевязки с установкой валика в 1 межпальцевой промежуток, криотерапия. Ходьба в специальной обуви с разгрузкой переднего отдела стопы разрешена на 1 сутки после операции. Швы удалены на 14 сутки. Разработка пассивных движений с 2 по 4 неделю. Разработка активных движений с 4 по 6 недели. С 6 недели разрешена ходьба в обычной обуви.
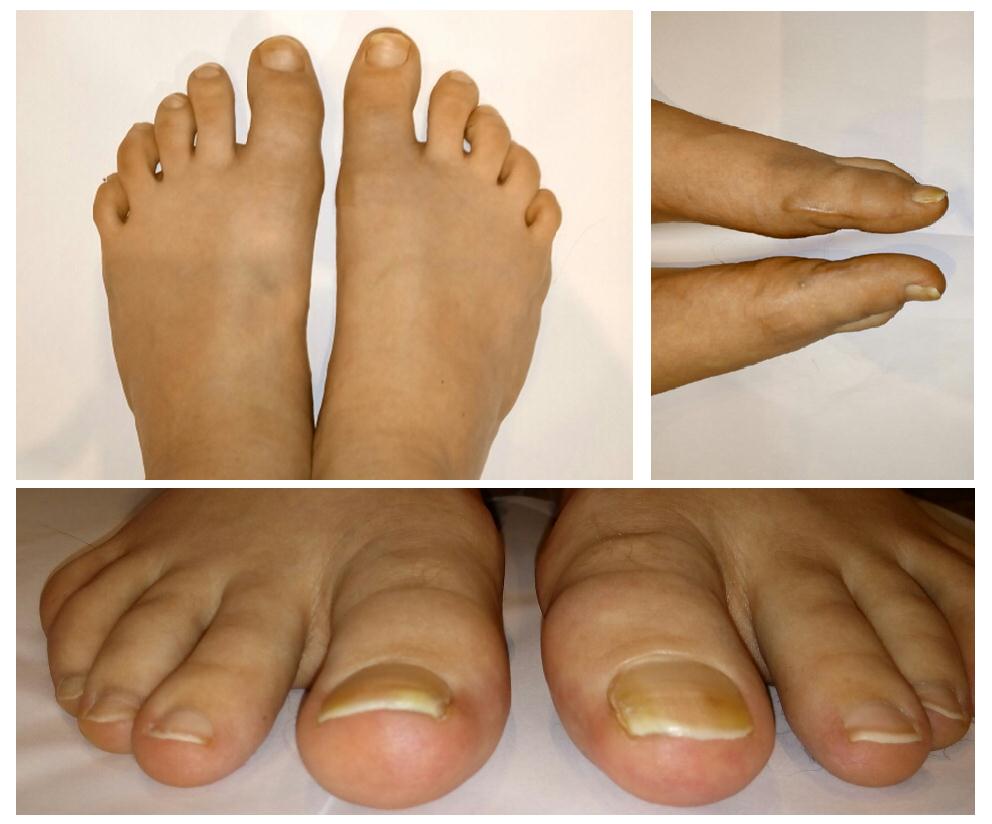
Внешний вид пальцев через 6 недель после операции. Сохраняется незначительный отёк в области основных фаланг. Клинически определяется безболезненный полный объём активных и пассивных движений. Пациентка перешла на обычную обувь.
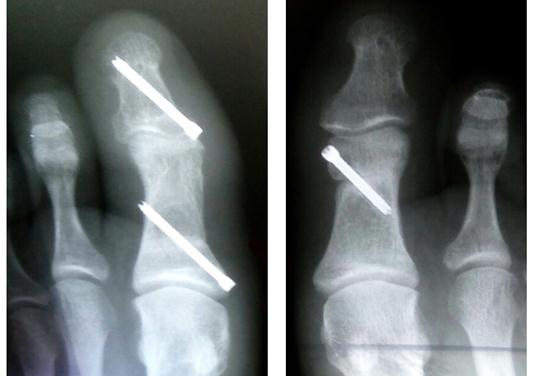
Рентгенография через 5 месяцев после операции. Определяется консолидация остеотомированных фрагментов.
Более подробно вы можете ознакомиться с принципами диагностики и лечения вальгусной деформации большого пальца стопы в статьях "Вальгусная деформация первого пальца" и "косточка на большом пальце ноги".

Автор статьи:
Никифоров Дмитрий
Александрович
Врач травматолог-ортопед